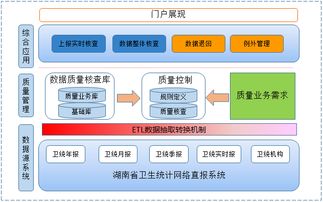
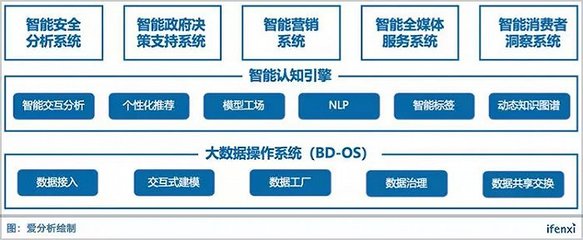
在数字化浪潮与日益严格的行业监管双重驱动下,医疗卫生系统的数据治理与合规处理已成为关乎机构生存与发展的核心议题。医疗数据不仅体量庞大、类型复杂,更因其涉及个人健康隐私而具有高度敏感性。如何在《数据安全法》、《个人信息保护法》以及《医疗卫生机构网络安全管理办法》等法规框架下,有效开展数据治理,实现数据价值挖掘与安全合规的平衡,是当前医疗卫生系统面临的重大挑战。
一、 建立顶层设计与治理体系
数据治理建设首要在于确立清晰的战略目标与组织架构。医疗机构应成立由主要领导负责的数据治理委员会,统筹制定数据治理战略规划、管理制度与标准规范。明确数据所有权、管理权和使用权,界定业务部门、信息技术部门及数据治理专职团队的责任分工,形成跨部门协同机制。将数据治理要求融入机构整体发展战略,确保资源投入与制度保障。
二、 构建全生命周期数据管理体系
应对强监管,必须对医疗数据的采集、传输、存储、处理、共享、归档及销毁实施全生命周期管控。
- 采集与分类分级:在数据产生的源头,遵循“最小必要”原则进行采集。依据数据的重要性和敏感程度(如个人身份信息、健康状况、诊疗记录等),进行科学分类与分级,并据此采取差异化的保护措施。
- 安全存储与传输:采用加密技术对敏感数据进行加密存储,关键系统应用满足等保三级要求。数据传输,尤其是通过公共网络时,须使用安全通道(如VPN、SSL/TLS)。
- 合规处理与使用:建立严格的数据访问控制与审批流程,实行权限最小化原则。对数据查询、导出、分析等操作进行全程审计留痕。用于科研、管理分析等目的的数据,需经过有效的匿名化或去标识化处理。
- 共享与交换安全:对外提供数据或与第三方合作时,必须签订严密的数据安全协议,明确责任义务,并通过数据脱敏、安全网关等技术手段控制风险。
- 留存与销毁:制定符合法规要求的医疗数据留存期限政策,并对过期数据实施安全、彻底的销毁。
三、 强化技术平台与安全能力建设
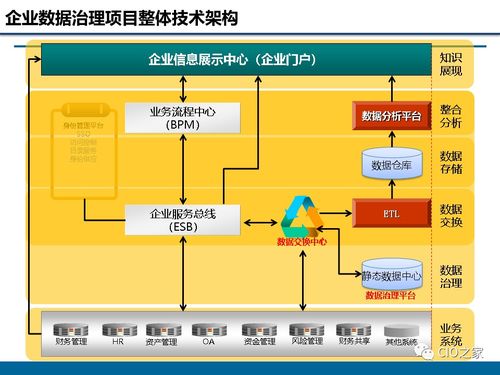
强大的技术平台是数据治理的基石。应建设或完善一体化数据中台或大数据平台,实现多源异构数据的整合与标准化。重点部署以下技术能力:
- 隐私计算技术:探索应用联邦学习、安全多方计算等,实现在数据“可用不可见”前提下的价值挖掘与协作。
- 数据安全技术:部署数据防泄漏(DLP)、数据库审计、数据脱敏、数据水印等工具,构建主动防御体系。
- 监控与审计技术:建立覆盖全流程的数据安全监控与运营中心(SOC),实现异常访问和潜在风险的实时告警与追溯。
四、 完善制度流程与人员意识
制度与人是治理落地的关键。需系统制定并持续更新数据安全管理规定、操作规程和应急预案。建立常态化的数据安全风险评估与合规性审计机制。开展全员、分层次的数据安全与隐私保护培训,特别强化对医护人员、信息技术人员及管理者的专项教育,将数据安全意识融入机构文化。
五、 应对监管与持续改进
主动对接监管要求,建立与主管部门的沟通汇报机制。定期开展自查,并积极引入第三方评估认证(如ISO 27001、网络安全等级保护测评)。数据治理非一劳永逸,应基于监管动态、技术发展和业务需求,建立持续的度量、评估与优化闭环,不断提升数据治理的成熟度与韧性。
在强监管环境下,医疗卫生系统的数据治理建设是一项涉及战略、组织、流程、技术和文化的系统工程。它不仅是满足合规要求的被动响应,更是医疗机构提升运营效率、保障患者安全、驱动科研创新、实现高质量发展的主动战略选择。唯有以系统思维统筹规划,以合规底线筑牢安全屏障,方能释放医疗数据的巨大潜能,真正步入智慧医疗的新阶段。